Такое лечение разделяется на три основных этапа: предоперационный, операция, послеоперационный.
Принципы подготовки пациента к операции
Основное требование к проведению плановой операции – выявить общее состояние здоровья и возможные противопоказания. Для этого пациенты сдают анализы и проходят обследования:
- общий анализ мочи;
- клинический анализ крови;
- биохимический анализ крови – электролиты, общий белок, АЛТ, АСТ, общий билирубин, креатинин, мочевина, глюкоза;
- коагулограмма (время свертывания крови);
- анализ на группу крови и резус-фактор;
- HBsAg, HCV (анализы на гепатиты В и С);
- ЭКГ;
- флюорография.
Перечень анализов и обследований может варьироваться в зависимости от вида операции.
Заключение о готовности пациента к операции дает терапевт. Для подготовки к общему наркозу нужно посетить анестезиолога.
Если есть сопутствующие заболевания, потребуется консультация с профильным специалистом.
Абсолютные и относительные противопоказания к хирургическому вмешательству
Абсолютные противопоказания – те, которые делают невозможным вмешательство даже при показаниях. К ним относится состояние шока (за исключением геморрагического на фоне кровотечения), острый инфаркт миокарда и инсульт. Однако принципы хирургической помощи при наличии жизненных показаний к вмешательству позволяют делать операции на фоне инсульта и инфаркта. При шоке манипуляция тоже возможна – после того, как пациента стабилизируют.
Относительные противопоказания – это любые сопутствующие болезни. Они оказывают разное влияние на переносимость хирургии. Самые опасные состояния:
- Со стороны дыхательной системы – бронхиальная астма, заядлое курение, дыхательная недостаточность, эмфизема легких, хронический бронхит;
- Со стороны сердечно-сосудистой системы – аритмия, гипертония, ишемия сердца, варикоз, тромбоз;
- Со стороны печени – цирроз, хронический и острый гепатит, печеночная недостаточность;
- Со стороны почек – почечная недостаточность, гломерулонефрит, пиелонефрит;
- Со стороны крови: лейкоз, анемия, нарушение свертываемости;
- Диабет;
- Ожирение.
Предоперационные стандарты
Предоперационным называется период с того момента, как пациент поступил в хирургическое отделение стационара, и до момента выполнения операции. Этот период делится на 2 этапа: предварительной подготовки (диагностический) и непосредственной подготовки.
Принципы работы хирургического отделения заключаются в том, чтобы профилактировать осложнения. Они могут быть во время манипуляции и после. Предварительная подготовка – это уточнение диагноза, обследование систем жизнеобеспечения, выявление состояния гомеостаза. Санируются очаги инфекции, протекающей в хронической форме, определяются нарушения в работе органов и систем. Период подготовки различается, в зависимости от типа операции. При экстренном вмешательстве – это от нескольких минут до 2 часов. При плановом – от 1 до 8 дней.
Непосредственная подготовка – это время с назначения даты операции до ее начала. Адекватная подготовка снижает количество осложнений, трудопотери, ускоряет выздоровление пациента. На этом этапе все усилия направлены на профилактику рисков, связанных с операционной травмой. Цели непосредственной подготовки:
- снизить риск операционных и послеоперационных осложнений;
- обеспечить пациенту переносимость вмешательства;
- повысить иммунобиологический статус.
Если анестезиолог и хирург не уверены, что больной перенесет манипуляцию, от нее нужно отказаться. Исключение – острые жизненные показания.
Существует такое понятие, как «операционная стресс-реакция». Эта реакция приводит к повышению риска осложнений, увеличивает сроки выздоровления. Чтобы уменьшить ее воздействие и сделать организм устойчивее к операционному стрессу проводят ряд мероприятий:
- психологическая подготовка;
- коррекция гомеостаза;
- инфузионная терапия (введение необходимых медикаментов);
- повышение сопротивляемости организма – антистрессорная защита.
Непосредственная подготовка к вмешательству включает следующие компоненты:
- стабилизация систем жизнеобеспечения;
- психологическая подготовка;
- подготовка дыхательных путей, в некоторых случаях – санация;
- опорожнение кишечника;
- обработка операционной зоны (удаление волос, нанесение антисептика);
- постановка катетера мочевого пузыря (если манипуляция длительная и нужно измерять диурез каждый час и посуточно);
- премедикация – введение антигистамина, наркотического анальгетика, атропина (за полчаса до манипуляции).
Оперативный доступ
Оперативный доступ – этап операции, на котором хирург обнажает оперируемый орган. Основные требования к нему:
- предельная близость к очагу заболевания;
- достаточное обнажение органа для удобства манипуляций хирурга;
- минимальное повреждение тканей;
- удаленность от очагов инфекции;
- хорошее кровоснабжение краев раны;
- косметичность;
- наименьшая глубина раны.
Оперативному доступу придается нужная форма с помощью ранорасширителей, зеркал, крючков. Он может иметь вид пирамиды, конуса и др.
Доступы могут иметь названия – торакотомия, лапаротомия, трепанация и др.
Хирурги все чаще проводят вмешательства посредствам мини-доступов. Это разрезы длиной до 4 см. Такая техника подразумевает использование специального инструмента и осветительной системы.
Самые малые разрезы – при лапароскопических операциях. Обычно это 3-4 разреза по 1 см, необходимые для введения инструмента – троакаров. Это широкие трубки, через которые в оперируемую область под давлением нагнетают газ. Через разрезы вводят микроинструменты для манипуляций и оптику. Изображение действий хирурга выводится на монитор. После такого вмешательства пациенты уже на 2 день встают с постели и через 7-14 дней возвращаются к работе.
Послеоперационные требования
Послеоперационный период – это время с конца операции до полного восстановления пациента. Обычно через сутки убирают дренаж из операционной раны, а на 7-14-й день снимают швы. Самый ответственный этап – это первые 2-3 суток после манипуляции. В этот период ярче всего проявляются реакции организма на наркоз и операционную травму. Функции жизненно-важных систем и гомеостаз могут нарушаться по ряду причин:
- болевой синдром;
- расстройство внешнего дыхания и кровообращения;
- расстройство ЖКТ;
- нарушение мочеиспускания и работы почек;
- повышение температуры тела;
- нарушение водно-электролитного баланса.
Для профилактики осложнений больному обеспечиваются:
- адекватное обезболивание;
- коррекция водно-электролитного баланса;
- ранняя активация;
- дыхательная гимнастика;
- массаж;
- ингаляции;
- физиотерапия;
- эпидуральная блокада;
- стабилизация гемодинамики;
- профилактика антибиотиками.
Читайте также
 Осложнения варикоза без лечения
Осложнения варикоза без лечения
При варикозе стенки сосудов нижних конечностей расширяются, деформируются, снижается их функция. Чаще всего заболевание ...
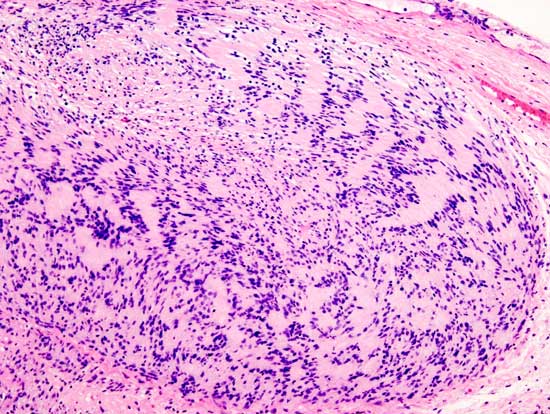 Невринома: виды, симптомы, диагностика
Невринома: виды, симптомы, диагностика
Невринома (шваннома) – доброкачественная опухоль, которая развивается из шванновских клеток. Отличается медленным ростом, в ...
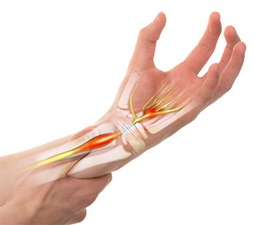 Обзор операций на нервах: виды, локализация, методы
Обзор операций на нервах: виды, локализация, методы
Пластика нервов и сухожилий – самые сложные хирургические манипуляции. Хирург должен быть опытным, хорошо знакомым с ...


 Позвонить
Позвонить
 Записаться
Записаться



 Экстренная хирургия
Экстренная хирургия Экспертное онлайн мнение
Экспертное онлайн мнение Консультация хирурга
Консультация хирурга Амбулаторная хирургия
Амбулаторная хирургия Стационарная хирургия
Стационарная хирургия Малотравматичная хирургия
Малотравматичная хирургия Операционный блок
Операционный блок Стационар
Стационар