Содержание статьи:
- Основные причины гайморита
- Возможные осложнения
- Показания к проведению прокола пазух носа при гайморите
- Суть операции по проколу носа при гайморите
- Результат от прокола
- Противопоказания к проведению пункции носа при гайморите
- Реабилитация после прокола
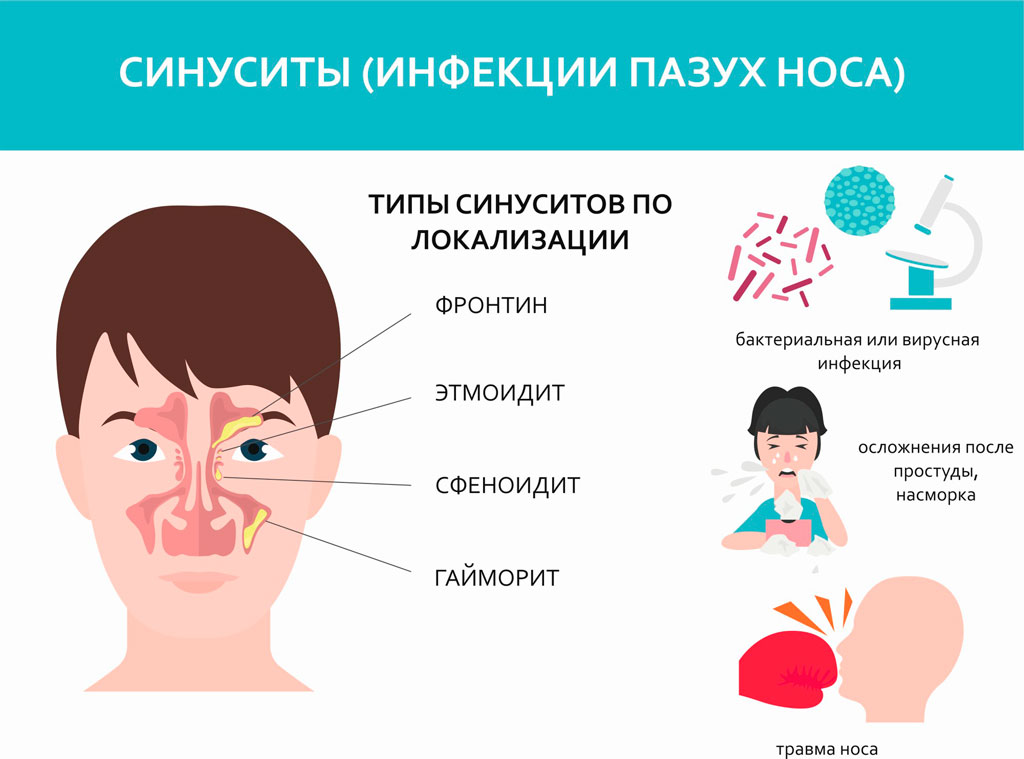
Гайморит или верхнечелюстной синусит – это патологическое состояние организма, при котором происходит воспаление гайморовых (придаточных верхнечелюстных) пазух носа. Заболевание проявляется затрудненным носовым дыханием, сильными болями у крыльев носа и в переносице, слизисто-гнойными выделениями, припухлостью века и щеки со стороны воспаления, подъемом температуры тела.
Своевременно начатое лечение в клинике позволяет избежать целого ряда опасных осложнений (менингит, отит, флегмона глазницы, абсцесс мозга, остеомиелит). Лечение комплексное и включает в себя медикаментозную терапию, промывание пазух, физиотерапевтические процедуры.
Медикаментозное лечение включает в себя прием следующих групп лекарственных средств:
- антибиотики системного действия — назначаются только при бактериальном гайморите;
- НПВС — оказывают жаропонижающее и анальгетическое действие;
- интраназальные глюкокортикостероидные препараты;
- местные антибактериальные мази;
- сосудосуживающие капли — применяются строго по назначению лечащего врача, несоблюдение рекомендуемых дозировок и сроков приема может привести к развитию привыкания, когда нос не сможет дышать самостоятельно, без капель;
- антигистаминные средства;
- жаропонижающие препараты;
- промывание носовых ходов солевыми растворами.
Промывание пазух обычно проводится ЛОР-врачом. Физиопроцедуры помогают ускорить выздоровление и быстро снимают воспаление. Когда извлечь гной из пазух с помощью промываний не получается, вылечить гайморит можно при помощи прокола.
Показания для проведения такой операции при гайморите:
- появление слизисто-гнойного отделяемого из полости носа;
- полная непроходимость соустий;
- развитие осложнений;
- изменения воздушности верхнечелюстных пазух по результатам рентгенограммы или компьютерной томографии.
Основные причины гайморита
Гайморовы пазухи являются природным барьером, который защищает организм от инфекций, вирусов, других вредных факторов, которые находятся в воздухе. Поэтому основными причинами развития синусита являются нарушение нормальной анатомии полости носа, снижение местного или общего иммунитета. Возбудители воспалительных процессов могут попасть в организм извне либо проникнуть в пазухи через кровь из других очагов инфекции.
Существует ряд факторов, которые могут спровоцировать развитие заболевания. К ним относят:
- искривление перегородки полости носа, гипертрофия нижних носовых раковин;
- травмы гайморовых пазухи носовой перегородки, которые нарушают целостность слизистой;
- аллергические реакции;
- неполное или неправильное лечение риносинусита либо простудного заболевания;
- доброкачественные новообразования в полости носа (полипы, аденоиды);
- попадание патогенной микрофлоры в носоглотку;
- врожденные аномалии развития структур полости носа и носоглотки;
- синуситы различной этиологии;
- ожоги слизистой химическими веществами;
- туберкулез, ВИЧ;
- некоторые методы лечения (например, лучевая терапия при раке);
- доброкачественные и злокачественные новообразования.
Одной из основных причин развития заболевания является частое бесконтрольное использование сосудосуживающих препаратов для лечения насморка. В результате этого в пазухах образуется большое количество слизи, которая блокирует сообщения с полостью носа, что приводит к развитию воспалительного процесса.

Возможные осложнения
Многие пациенты воспринимают симптомы гайморита как обычный насморк и недооценивают возможные последствия для здоровья. Острый гайморит, если его не лечить или лечить неправильно, быстро переходит в хроническую форму, после чего крайне тяжело поддается терапии.
Известно, что глотка, уши и полость носа тесно связаны друг с другом, поэтому инфекция из пазух носа может распространиться на соседние области, что приводит к развитию отита, фарингита, тонзиллита и ряда других заболеваний.
Запущенный гайморит может привести к развитию целого ряда серьезных осложнений:
- абсцесс головного мозга;
- энцефалит;
- сепсис;
- остеомиелит;
- развитие офтальмологических заболеваний (флегмона глазницы, экзофтальм, конъюнктивит, отек век, повышенное внутриглазное давление).
Показания к проведению прокола пазух носа при гайморите
Основная задача пункции — нормализовать сообщение между носовой полостью и гайморовой пазухой, обеспечив адекватную эвакуацию патологического отделяемого и качественное дренирование.
Показания к пункции верхнелюстной пазухи определяет ЛОР-врач на осмотре.
В ряде случаев пункцию проводят в диагностических целях, чтобы исследовать содержимое пазух и установить окончательный клинический диагноз.

Суть операции по проколу носа при гайморите
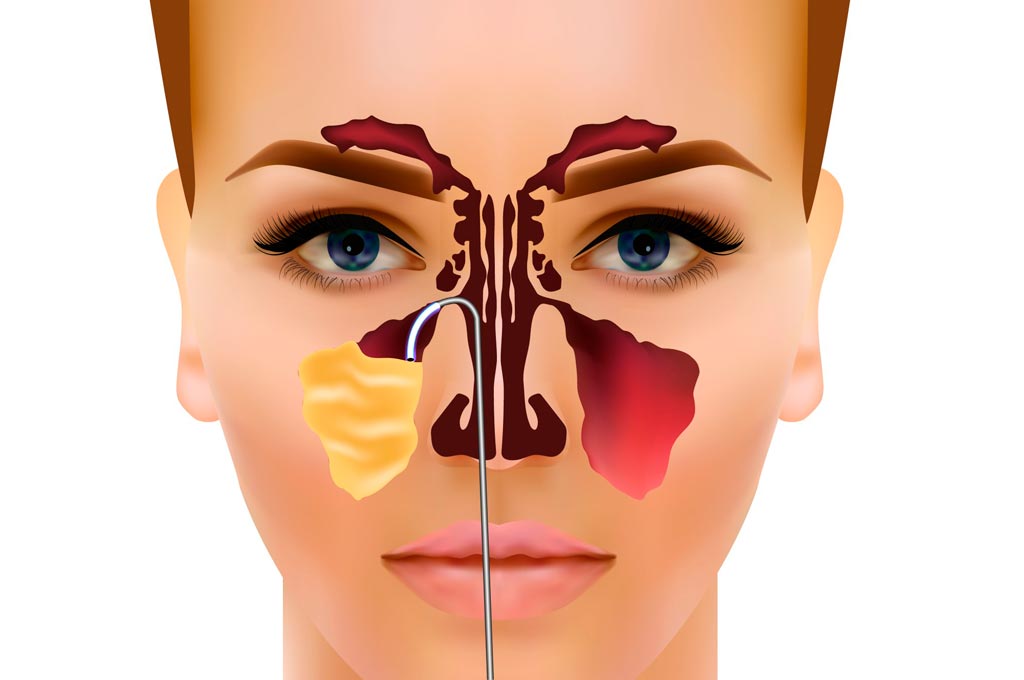
Пункция верхнечелюстной пазухи проводится амбулаторно в кабинете ЛОР-врача.
Основные этапы:
1. Пациент находится в положении сидя или лежа. В полость носа устанавливаются тампоны с сосудосуживающим препаратом и раствором местного анестетика.
2. В нижний носовой ход вводится пункционная игла. Далее иглой проникают через стенку верхнечелюстной пазухи, к игле подсоединяют шприц и промывают пазуху, удаляя патологическое отделяемое.
3. Отделяемое из верхнечелюстной пазухи отправляется на анализ с целью выявления возбудителя заболевания.
Результат от прокола
Состояние больного улучшается. В ряде случаев после пункции восстанавливается носовое дыхание, уменьшаются головные боли.
Противопоказания к проведению пункции носа при гайморите
Проводить данную манипуляцию не рекомендуется при наличии следующих противопоказаний:
- гипоплазия верхнечелюстной пазухи;
- аномалии строения полости носа или придаточных пазух;
- наличие в анамнезе пациента заболеваний, связанных с нарушением свертываемости крови.
Реабилитация после прокола
Пациенту назначают:
- антибактериальные препараты — для предотвращения осложнений;
- антигистаминные средства — для снятия отечности;
- промывания полости носа;
- сосудосуживающие капли — для снятия заложенности носа;
- физиотерапия — эффективно снимает воспаление, ускоряет процесс реабилитации.
Отверстие после пункции полностью заживает примерно в течение 14 дней. Сморкаться нужно аккуратно и не слишком интенсивно в первый день после пункции. Пациенту необходимо избегать переохлаждений, чтобы не произошло повторное инфицирование. Также запрещено посещение бань, саун, бассейнов, чтобы не провоцировать носовые кровотечения.
Читайте также
 Операция вазотомия носа
Операция вазотомия носа
Вазотомия нижних носовых раковин — это хирургическая операция, при помощи которой уменьшают кровоснабжение гипертрофированной ...
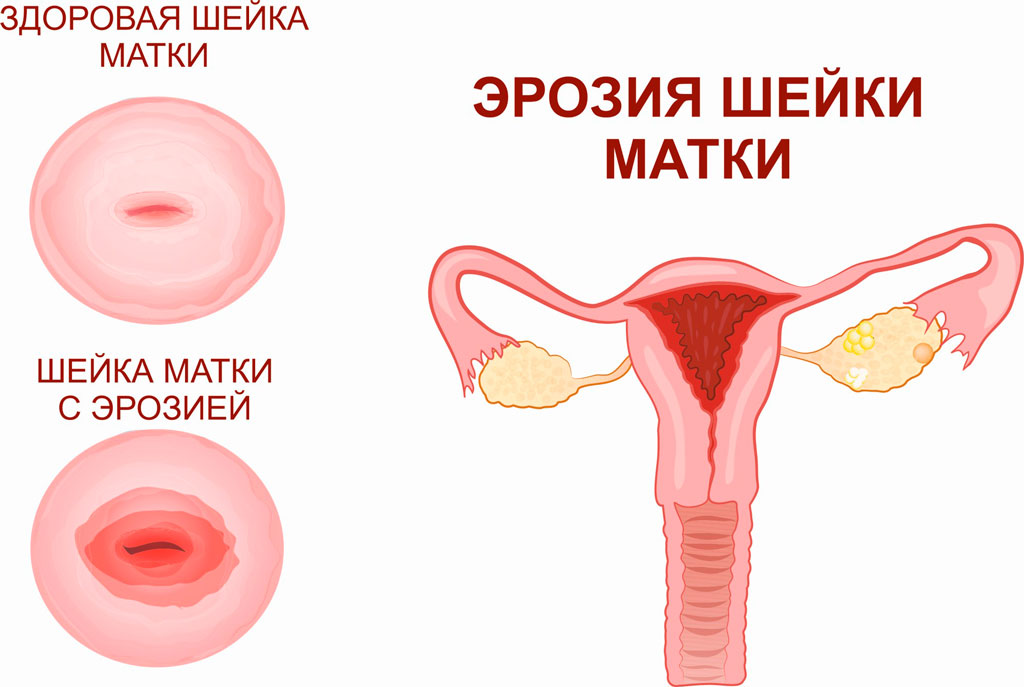 Лечение эрозии и эктопии шейки матки
Лечение эрозии и эктопии шейки матки
Эрозией шейки матки называют повреждение плоского эпителия на влагалищной части шейки матки. Данная патология чаще всего ...
 Операция на пупочную грыжу
Операция на пупочную грыжу
Пупочной грыжей называют патологическое выпячивание внутренних органов или их частей через дефект в пупочном кольце (грыжевые ...


 Позвонить
Позвонить
 Записаться
Записаться



 Экстренная хирургия
Экстренная хирургия Экспертное онлайн мнение
Экспертное онлайн мнение Консультация хирурга
Консультация хирурга Амбулаторная хирургия
Амбулаторная хирургия Стационарная хирургия
Стационарная хирургия Малотравматичная хирургия
Малотравматичная хирургия Операционный блок
Операционный блок Стационар
Стационар