Гигрома
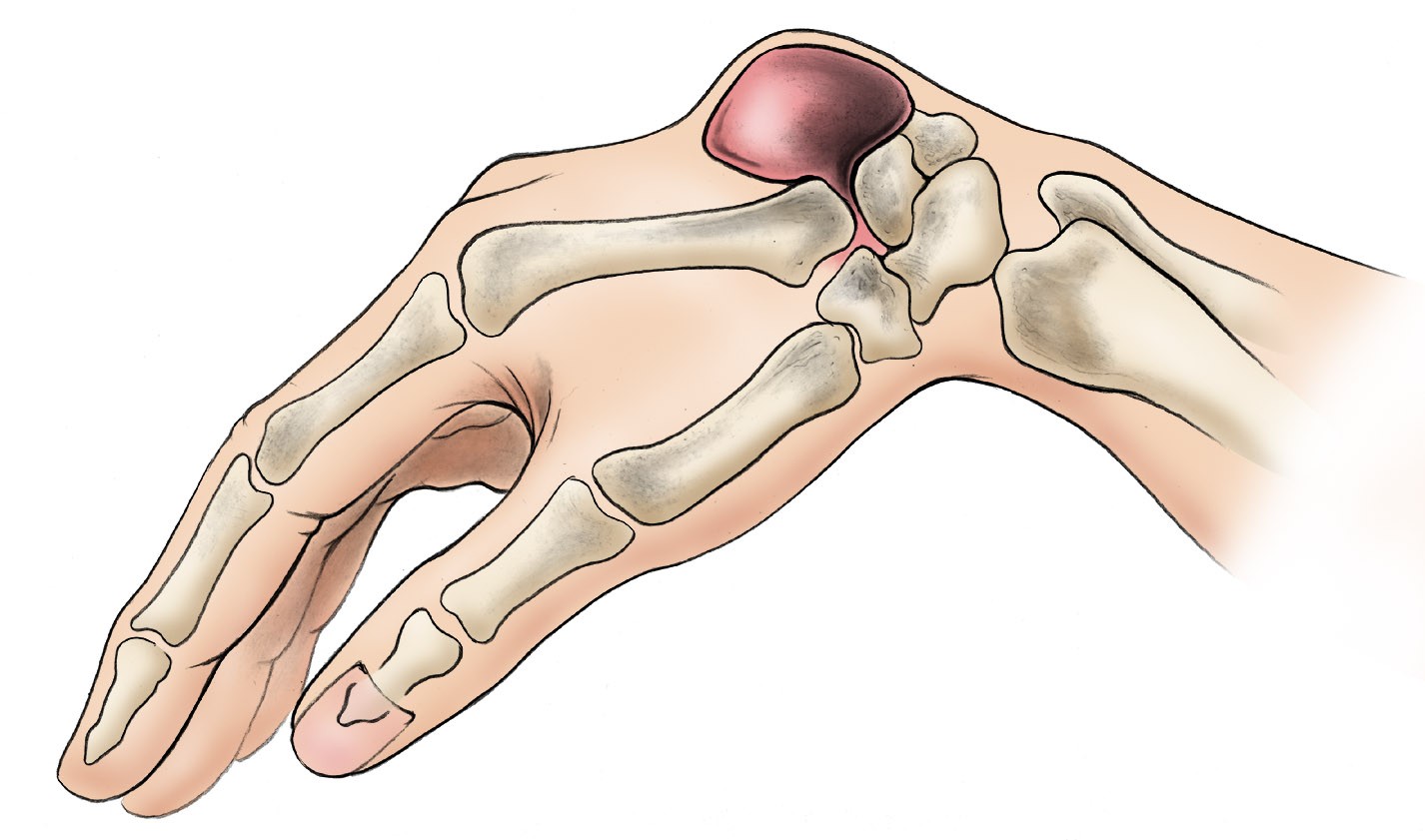
Гигрома – это новообразование доброкачественного характера, которое формируется из сухожильной или суставной капсулы. Она наполнена синовиальной жидкостью, вырабатываемой хрящевой оболочкой сустава. Внешне гигрома выглядит, как округлая подкожная опухоль: она подвижна, чаще безболезненна, при надавливании смещается.

Узнайте больше про заболевания и их лечение:Консультация хирурга: когда обращаться, как проходит приём?
О заболевании
Патология иначе называется сухожильным ганглием. В среднем размеры образований колеблются от 5 до 40 мм, но встречаются и более объемные. Если опухоль небольшая, то болевой синдром отсутствует. Некоторые гигромы склонны к быстрому росту, что может приводить к сдавливанию нервных окончаний, мягких тканей. В результате появляется выраженная болезненность, двигательная активность снижается. Новообразование в основном локализуется с тыльной стороны кисти или запястья, реже – на пальцах, стопах, голеностопных суставах.
Виды гигром
Заболевание классифицируют с учетом локализации опухоли и структурных особенностей. По расположению выделяют гигромы тыльной, ладонной стороны пальцев, новообразования дистальной части ладони, лучезапястного сустава и нижних конечностей.
В зависимости от структурных особенностей различают следующие виды гигром.
- Изолированная – синовиальная жидкость находится в пределах кистозной оболочки и не имеет соединения с сухожильным влагалищем.
- Гигрома с соустьем – формируется новая полость, и синовиальная жидкость свободно перетекает в сухожильное влагалище или обратно.
- Гигрома с клапаном – синовиальная жидкость полностью перемещается в кисту, а обратному току в сухожильное влагалище препятствует образовавшийся клапан.
Дополнительно различают однокамерные и многокамерные новообразования.
Симптомы гигромы
В подавляющем большинстве случаев опухоль растет очень медленно, является однокамерной и единичной. Диаметр чаще всего не превышает 3 см, болезненность отсутствует. На ощупь образование почти всегда мягкая и эластичная, но в некоторых случаях больше напоминает костную или хрящевую ткань. При маленьких размерах патологию нередко просто не замечают, она начинает вызывать беспокойство только при значительном увеличении опухоли.
Если новообразование большое, симптомами гигромы могут стать:
- болезненность в области уплотнения, которая усиливается при надавливании, движениях;
- онемение пальцев;
- проблемы со сгибанием конечностей;
- неудобства в быту, при выполнении профессиональных обязанностей.
Чаще гигромы формируются в непосредственной близости от суставов. Изменения окраски или температуры кожи не наблюдается.
Причины развития гигромы
Точно определить природу происхождения новообразований пока не удалось. Специалисты предполагают, что гигрома развивается под одновременным воздействием нескольких причин, к которым относятся:
- наследственная предрасположенность;
- травмы и ушибы суставов;
- интенсивные нагрузки на суставы и сухожилия;
- воспалительные поражения тканей;
- беременность.
Выше риск появления опухоли у людей, которые изо дня в день совершают одни и те же монотонные движения: играют на музыкальных инструментах, шьют и вышивают, плетут, пользуются клавиатурой, пилят, оперируют мелкими деталями и т.п.
Диагностика гигром
Установление точного диагноза должно базироваться на трех основных оставляющих:
- опросе и анамнезе пациента;
- данных физикального осмотра;
- данных лабораторно-инструментального обследования.
Сначала врач собирает информацию об истории пациента, осматривает место локализации новообразования, выполняет пальпацию. Для уточнения структурных особенностей и природы гигромы в рамках инструментальной диагностики проводятся:
- ультразвуковое сканирование;
- рентгенография;
- магнитно-резонансная и компьютерная томография.
Может потребоваться биопсия для исключения онкологии, общеклинический анализ крови и другие лабораторные тесты.
После подтверждения диагноза пациент проходит предоперационное обследование, в которое входят:
- биохимический и общий анализы крови;
- общий анализ мочи;
- анализы крови на ВИЧ, сифилис, гепатиты;
- ЭКГ;
- флюорография.
Также нужно посетить терапевта и получить консультацию анестезиолога.
Мнение эксперта
В большинстве случаев гигрома не представляет опасности: осложнения развиваются редко, а самым негативным последствием становится эстетический дефект. Тем не менее, риски есть всегда. Может развиться вторичный воспалительный процесс на фоне сдавления окружающих тканей. Он опасен быстрым распространением инфекции на здоровые структуры и последующим сепсисом. Другими неприятными последствиями могут стать венозные застои, снижение чувствительности, постоянные отеки. Такие состояния, в свою очередь, могут привести к тромбозу вен.
Заметив уплотнение под кожей нужно обязательно обратиться за консультацией врача, даже если это образование не мешает и не болит. Существует множество других, более опасных заболеваний, которые по внешним признакам могут быть похожи на обычную гигрому, поэтому осмотр специалиста необходим.
Спортивный врач, травматолог-ортопед

Лечение гигромы
Тактика лечения зависит от стадии развития гигромы, ее формы и локализации. Консервативные методики дают нужный результат далеко не всегда, поэтому предпочтительнее проводить хирургическое лечение.
Показаниями к оперативному вмешательству являются:
- боль не только при движениях, но и в покое;
- стремительный рост;
- сдавливание нервов;
- образование гноя;
- нарушение функции сустава;
- большой риск разрыва.
Длительность вмешательства – до получаса, применяется местная анестезия. Если опухоль небольшая, то процедура проводится амбулаторно либо в условиях медицинского стационара «одного дня».
На конечность накладывается жгут, вводится анестетик. Кожа над новообразованием разрезается, путем пунктирования извлекается жидкость. Далее хирург отделяет опухоль от окружающих мягких тканей и иссекает ее до основания. В конце накладывается шов, повязка и гипсовый лангет либо ортез.
Профилактика гигромы
Специфических методов предупреждения развития патологии не существует. В целях профилактики гигромы рекомендовано избегать повреждений суставных структур, при выполнении однообразных движений регулярно делать перерывы на отдых, выполнять гимнастические упражнения.
Не менее важно:
- при получении любых травм обращаться за помощью к травматологам и ортопедам;
- избегать переохлаждения организма;
- во время занятий спортом использовать фиксирующие и защитные приспособления;
- своевременно и правильно лечить инфекционно-воспалительные заболевания суставов.
Период реабилитации
Швы снимают через 7–10 дней. При наличии болевого синдрома врач назначает обезболивающий препарат, для предупреждения вторичной инфекции прописывает антибактериальный курс. Повязки меняют ежедневно, рану обрабатывают, согласно рекомендациям хирурга. Чтобы сустав нормально восстановился, нужно выполнять специальные упражнения и посещать физиотерапевта.
В первое время после операции нежелательно заниматься спортом, выполнять любые действия, связанные с нагрузкой на прооперированную область. Желательно избегать контакта с посторонними людьми и родственниками, которые недавно перенесли инфекционное заболевание. Не стоит загорать, посещать бани и сауны, плавать в бассейне или открытом водоеме.
Источники
- Антохин, А. А. Рецидивирующая гигрома (сухожильный ганглий) — диагностика и лечение / А. А. Антохин, П. А. Антохин// Медицинские и фармацевтические науки. – 2013 г. - №3.
- Волкова А.М. Хирургия кисти. Т. 2 Екатеринбург, Уральский рабочий, 1993.
- Жупан В.Ф. О лечении ганглия // Амбулаторная хирургия. - 2002. - № 4.
- Лызиков А.Н., Бугаков В.А., Скуратов А.Г. и др. Лазерные технологии в лечении гигром // Современные технологии диагностики, лечения и реабилитации повреждений и заболеваний опорно-двигательной системы: материалы VII съезда травматологов-ортопедов Республики Беларусь. - Гомель, 2002.
- Ашкенази А.И. «Хирургия кистевого сустава», М.: «Медицина», 1990.

Популярные вопросы
Лазерная технология предпочтительнее: травматизация тканей меньше, риск кровотечения минимальный, время самой операции и восстановления сокращается. К сожалению, не всегда можно использовать лазер, поэтому, если лечащий врач настаивает на классической технике, не стоит отказываться.
Да, особенно, если в процессе удаления были извлечены не все патологические ткани.
В среднем, на восстановление уйдет от 4 до 6 недель. Надо понимать, что сроки индивидуальны, процесс реабилитации у каждого пациента протекает по-своему.
Последнее обновление: 23.05.2023 г.
Поделиться:


 Позвонить
Позвонить
 Записаться
Записаться



 Экстренная хирургия
Экстренная хирургия Экспертное онлайн мнение
Экспертное онлайн мнение Консультация хирурга
Консультация хирурга Амбулаторная хирургия
Амбулаторная хирургия Стационарная хирургия
Стационарная хирургия Малотравматичная хирургия
Малотравматичная хирургия Операционный блок
Операционный блок Стационар
Стационар