Кондилома
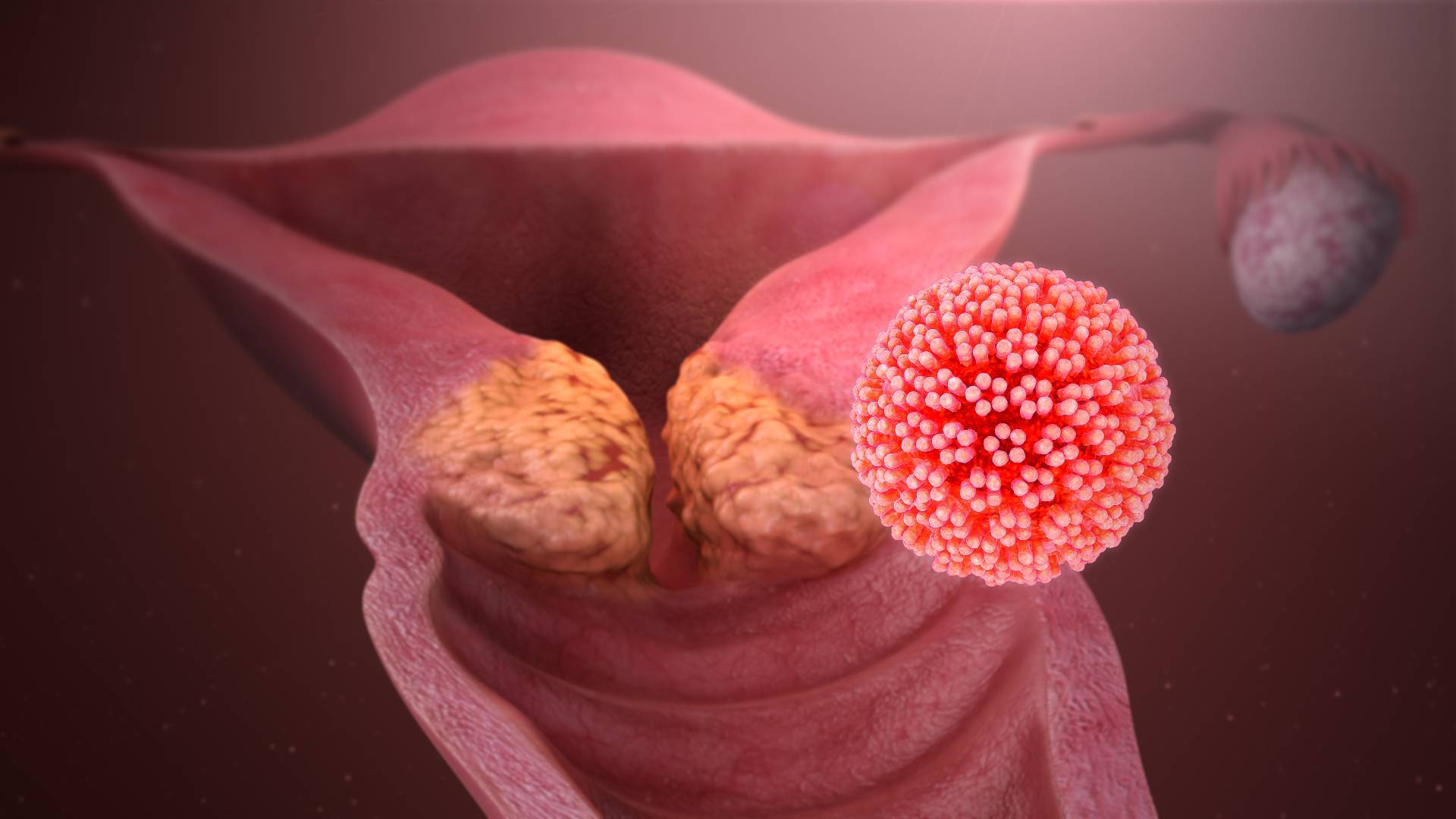
Остроконечные кондиломы (аногенитальный кондиломатоз) – это ограниченные сосочковые разрастания на коже и слизистых оболочках в области анального отверстия и половых органов. Заболевание является результатом заражения вирусом папилломы человека (ВПЧ) и в запущенных случаях может привести к развитию плоскоклеточного рака. Лечением кондиломатоза занимаются врачи-дерматологи и хирурги.

Узнайте больше про заболевания и их лечение:Консультация хирурга: когда обращаться, как проходит приём?
О заболевании
На первых этапах формирования элементы не отличаются по цвету от окружающих тканей, но при повреждении начинают кровоточить, потом пигментируются и меняют оттенок с розовато-бежевого на светло- или темно-коричневый. При частом травмировании на поверхности выростов образуются мелкие чешуйки или плотные корочки.
Вирус папилломы человека проникает в кровь через дефекты кожи и слизистых оболочек, активно передается половым путем. У женщин кондиломы обычно появляются на малых половых губах, а у мужчин на пенисе.
Лечение аногенитального кондиломатоза проводится после тщательной диагностики и комплекса анализов. Действия специалистов направлены на удаление патологических новообразований и предупреждение повторного роста элементов.
Виды остроконечных кондилом
С учетом локализации специалисты выделяют два основных типа элементов:
- генитальные, когда новообразования растут на наружных или внутренних половых органах (пенисе, вульве, шейке матки);
- анальные, когда кондиломы располагаются вокруг анального отверстия, в промежности, иногда в нижних отделах прямой кишки.
В зависимости от особенностей строения и внешнего вида различают остроконечные и плоские кондиломы. Первые склонны к быстрому росту, локализуются снаружи половых органов и вокруг заднего прохода, вторые имеют высокий риск озлокачествления и появляются на слизистых оболочках шейки матки, на стенках влагалища у женщин.
Симптомы остроконечных кондилом
Инкубационный период составляет от 5 до 12 месяцев, при этом у женщин он короче, чем у мужчин. Наросты, похожие на небольшие сосочки, имеют мягкую консистенцию, могут располагаться на небольшой ножке. Крупные элементы достигают диаметра 5–10 мм.
Дополнительными симптомами, говорящими о формировании остроконечных кондилом, становятся:
- дискомфорт при ходьбе, ношении белья, одежды, плотно прилегающих к телу;
- ощущение постороннего предмета в промежности, заднем проходе;
- болезненность, выделение крови из элементов при повреждении.
При крупных новообразованиях может развиться мацерация – мокнущая кожа. На фоне повышенной влажности и тепла активизируются бактерии, вызывая воспалительный процесс. При развитии инфекции может появиться повышенная температура тела, озноб, головная боль. Для самих кондилом сильная болезненность несвойственна, чаще всего острая боль возникает при наличии сопутствующей патологии (геморроя, анальной трещины и т.д.).
Причины остроконечных кондилом
Основная причина – активность ВПЧ. Она усиливается, если у пациента имеются системные нарушения: хронические болезни, патологии эндокринной сферы, часто рецидивирующие респираторные заболевания и т.п., на фоне чего снижается общая и местная иммунная защита. Угнетение иммунитета может наблюдаться при длительной антибиотикотерапии, лучевой терапии, приеме гормональных препаратов.
У женщин ведущей причиной появления кондилом вульвы и неприятных симптомов становится незащищенный половой акт с носителем вируса, хотя даже барьерная контрацепция не дает полной защиты от передачи ВПЧ. Вероятность заражения выше, если на коже в аногенитальной области имеются повреждения: трещины, царапины, язвочки.
Если остроконечные кондиломы быстро увеличиваются, они могут стать причиной возникновения неприятных последствий. Постоянное травмирование образований приводит к кровоточивости, воспалениям, препятствует нормальной половой жизни. Пациенты чувствуют психологический дискомфорт, стесняются носить открытую одежду, испытывают трудности с выбором нижнего белья.
Диагностика остроконечных кондилом
Первоначальный диагноз устанавливается на основании визуального осмотра. При наличии элементов в перианальной зоне проводится пальцевое ректальное исследование. Женщинам назначается гинекологический осмотр.
Проводится ряд лабораторных тестов:
- ПЦР-диагностика – необходима для определения типа и онкогенности штамма ВПЧ;
- общеклинический анализ крови – выявляет признаки общего воспаления;
- биопсия кондилом – проводится, если есть подозрение на злокачественные процессы;
- биохимический анализ крови и тест на скрытые инфекции.
При наличии сопутствующих заболеваний комплекс лабораторной диагностики расширяется. Могут потребоваться иммунологические скрининги, цитологические исследования.
Из инструментальных методов диагностики используются: УЗИ органов малого таза, уретроскопия, кольпоскопия, ректороманоскопия и др.
Мнение врача
Кондиломы и папилломы необходимо отличать от иных кожных выростов, которые могут появляться в паховой области, потому как лечение их будет разным. Новообразование вполне может оказаться увеличенным лимфоузлом, проявлением контагиозного моллюска, вируса герпеса, абсцессом в стадии инфильтрации, опухолью или паховой грыжей. Элементы могут разрастаться локально или по всему организму, вызывая появление новых образований на коже и слизистых оболочках. Точно определить природу новообразований на половых органах может только специалист. Главная задача пациента – не затягивать с обращением к врачу и ни в коем случае не пытаться избавиться от кожных наростов самостоятельно. Повреждение кондилом увеличивает риск злокачественного перерождения клеток и может вызвать обширный воспалительный процесс.
Оперирующий гинеколог

Лечение остроконечных кондилом
Устранить ВПЧ из организма пока невозможно. Существует три наиболее вероятных сценария развития заболевания:
- самопроизвольное рассасывание элементов (встречается редко, в основном после беременности и родов у женщин);
- стабилизация, когда новообразования не растут, не мешают, не являются онкогенными;
- активизация, когда элементы быстро увеличиваются, появляются новые наросты, имеется высокий риск озлокачествления.
Новообразования половых органов и перианальной области на стадии стабилизации и активизации в основном удаляются радиоволновым методом. Он обеспечивает быстрое заживление, не повреждает ткани, отличается отсутствием рубцов и гнойных осложнений после операции. Могут быть использованы лазерная техника, электрокоагуляция, при наличии показаний иссечение элементов выполняется классическим хирургическим способом, т.е. с помощью скальпеля.
Существуют консервативные методы удаления кондилом. К ним относятся:
- криодеструкция – замораживание элементов жидким азотом;
- химическая деструкция – воздействие на кондиломы химическими препаратами.
Дополнительно назначаются иммуномодуляторы, стимуляторы, витаминные комплексы. При наличии сопутствующих патологий проводится соответствующее лечение.
Профилактика появления остроконечных кондилом
Наиболее эффективным методом предупреждения заболевания у женщин является своевременная вакцинация от ВПЧ. Проводить вакцинопрофилактику можно как девочкам, так и взрослым пациенткам, даже при наличии вируса в организме.
Общими мерами профилактики роста остроконечных кондилом являются:
- применение барьерных методов контрацепции при занятии сексом с непостоянными партнерами;
- ведение здорового образа жизни (отказ от курения и алкоголя, наркотиков, психостимуляторов, занятия физкультурой, прогулки на свежем воздухе);
- рациональное использование лекарственных средств;
- здоровое питание.
Рекомендуется пользоваться индивидуальными средствами гигиены, полотенцами, ежедневно менять нижнее белье, принимать гигиенический душ.
Реабилитация после хирургического лечения кондилом
Удаление кондилом проводится в амбулаторном режиме. После окончания процедуры пациент может отправляться домой. Для снижения риска развития послеоперационных осложнений рекомендовано:
- снизить физическую активность;
- отказаться от половых контактов на 1–2 недели;
- после посещения уборной принимать гигиенический душ, тщательно и аккуратно вытирая промежность бумажным или мягким тканевым полотенцем;
- носить гигиенические прокладки, если имеются сукровичные выделения;
- не наносить на кожу в области удаленных элементов мази, крема, гели и другие средства без указания врача;
- не посещать бани, сауны, солярий, общественные водоемы или бассейны;
- временно отказаться от бритья, эпиляции и других способов ликвидации волос в промежности.
Через 3–5 дней после удаления кондилом необходимо пройти профилактический осмотр для контроля заживляемости ранок.
Источники
- Клинические рекомендации Общероссийской организации «Ассоциация колопроктологов России»: остроконечные кондиломы перианальной области и анального канала у взрослых. М., 2016.
- Башмакова М.А., Савичева А.М. Папилломавирусная инфекция. Пособие для врачей. — Екатеринбург, 2008.
- Европейские стандарты диагностики и лечения заболеваний, передаваемых половым путем. — М.: Медлит, 2004.
- Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю.С. Бутова, Ю.К. Скрипкина, О.Л. Иванова. — М.: ГЭОТАР-Медиа. – 2013.
Популярные вопросы
Для кондилом характерен быстрый рост. В отдельных случаях они могут появляться и достигать значительного размера буквально за несколько дней. Инкубационный период с момента заражения до появления кондилом составляет от нескольких недель до 9-10 месяцев. В среднем после контакта с партнером, зараженным вирусом папилломы человека, до первых симптомов может пройти около 3 месяцев.
В большинстве случаев кондиломы, особенно многочисленные, доставляют эстетические и практические неудобства – снижают самооценку человека, мешают интимной жизни, гигиеническим процедурам. Кроме того, они могут травмироваться, воспаляться, не исключено присоединение вторичной инфекции. Еще одна причина, по которой врачи рекомендуют удалять кондиломы – профилактика раковых заболеваний. К малигнизации может привести в том числе постоянное травмирование образований.
До подсыхания и отделения корочек нужно использовать антибактериальные присыпки, рекомендованные врачом. В течение 2-3 недель необходимо ограничить физические нагрузки, исключить половую жизнь, избегать механического воздействия на зону удаления (использование жестких мочалок, трение полотенцем). Это поможет скорейшей эпителизации на месте удаленных кондилом. До полного заживления следует исключить посещение бани, сауны, солярия.
До полного заживления кожи/слизистой на месте удаленной кондиломы проходит около 2-3 недель. Длительность этого периода зависит от техники удаления. При применении радиоволнового метода, считающегося наиболее эффективным и безопасным, время заживления обычно не превышает 14 дней.
Кондиломы на коже и слизистых – это видимые проявления вируса папилломы человека. Их можно полностью убрать хирургическим путем, иногда они регрессируют самостоятельно. Однако даже при одновременно проведенном противовирусном лечении, вирус не исчезает из организма, а переходит в неактивную стадию. При неблагоприятных факторах (снижении иммунитета, повторном заражении) кондиломы могут появиться вновь.
Последнее обновление: 26.01.2026 г.
Поделиться:


 Позвонить
Позвонить
 Записаться
Записаться



 Экстренная хирургия
Экстренная хирургия Экспертное онлайн мнение
Экспертное онлайн мнение Консультация хирурга
Консультация хирурга Амбулаторная хирургия
Амбулаторная хирургия Стационарная хирургия
Стационарная хирургия Малотравматичная хирургия
Малотравматичная хирургия Операционный блок
Операционный блок Стационар
Стационар