Вальгусная деформация стопы
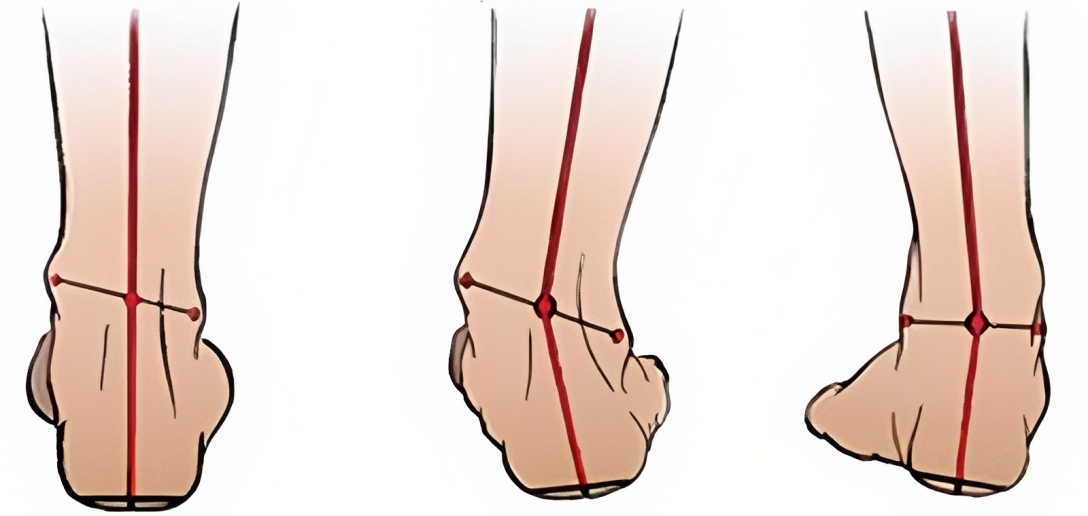
Вальгусная деформация стопы – прогрессирующее ортопедическое заболевание нижних конечностей, для которого характерен упор не на всю стопу, а на ее внешнюю часть. Болезнь проявляется нарушением мышечно-связочного баланса, продольным и поперечным плоскостопием. Внешние признаки патологии напоминают косолапость.

Узнайте больше про заболевания и их лечение:Консультация хирурга: когда обращаться, как проходит приём?
О заболевании
Вальгусная деформация стопы бывает врожденной и приобретенной. Чаще патология ступней выявляется у детей раннего возраста. У взрослых уплощение и «заваливание» кнутри стоп формируется под влиянием ряда негативных факторов. При ходьбе человек с вальгусом опирается на внутреннюю часть стопы, а пятка и пальцы оказываются вывернуты наружу. Внешне это выглядит как Х-образное искривление в области голеностопных суставов и ступней. В положении стоя при выпрямленных и сведенных вместе ногах пятки находятся на большом, 4 и более сантиметра, расстоянии друг от друга. Без лечения человек с вальгусом утрачивает возможность вести привычный образ жизни из-за быстрой утомляемости ног.
Виды вальгусной деформации стоп
В зависимости от причины, спровоцировавшей развитие этой ортопедической патологии, специалисты выделяют несколько видов вальгусных стоп:
- травматическая: развивается после надрывов и разрывов связок или переломов костей стопы; при нарушении оси конечности и перераспределении нагрузки может компенсаторно возникнуть после тяжелых травм бедра, коленного сустава, голени;
- компенсаторная: развивается вследствие косого расположения голеностопа, «скручивания» кнутри большеберцовой кости, укороченного ахиллова сухожилия;
- статическая: эта разновидность заболевания встречается у взрослых чаще всего и является одним из проявлений нарушения осанки;
- структурная: ее формирование связано с врожденной патологией – вертикальным расположением таранной кости;
- гиперкоррекционная: формируется вследствие неправильного лечения косолапости;
- паралитическая: появляется после перенесенного полиомиелита или энцефалита;
- спастическая: развивается при малоберцово-экстензорных мышечных спазмах;
- рахитическая: выявляется при рахите.
Симптомы вальгусной деформации стопы у взрослых
Основной симптом патологии – это деформация ног. Голени пациента искривляются в виде буквы Х, стопа уплощается. Человека беспокоят:
- боли в стопах, которые усиливаются после длительного пребывания на ногах, ходьбы;
- отечность лодыжек;
- появление мозолей на различных участках стоп;
- нарушения походки, хромота.
Нередко патология сопровождается отклонением кнаружи большого пальца стопы - Hallux valgus.
Причины вальгусной деформации стопы
Центральное звено в развитии патологии - ротация (поворот) таранной кости в сагиттальной (срединной) и горизонтальной плоскости. Это приводит к уплощению сводов стопы и изменению ее точек опоры. Появление таких изменений может спровоцировать большое количество факторов. Обычно они наблюдаются совместно, а изолированное влияние оказывают крайне редко. Развитие вальгуса может стать следствием:
- лишнего веса;
- гиподинамии;
- неврологических нарушений;
- генетической предрасположенности;
- врожденных аномалий развития стопы;
- прогрессирования любой разновидности плоскостопия;
- остеопороза (хрупкости костей из-за недостатка кальция);
- травм нижних конечностей, особенно связок и костей стоп;
- нарушений гормонального фона, связанных с менопаузой, беременностью или эндокринными заболеваниями;
- регулярной чрезмерной нагрузки на стопы, связанной с необходимостью заниматься тяжелым физическим трудом, подолгу ходить или стоять.
Также спровоцировать развитие патологии может ношение обуви на высоком каблуке или чрезмерно узкой, нарушающей распределение нагрузки на стопу.
Диагностика
Диагноз выставляет ортопед-травматолог на основании внешних признаков и результатов визуализационных диагностических исследований. После сбора анамнеза пациенту назначают следующие методы исследования:
- рентгенография стопы; при вальгусе это основной диагностический метод; на основании специальных измерений рентгенолог определяет степень деформации и выраженность артрозных изменений;
- магнитно-резонансная или компьютерная томография; назначаются в отдельных случаях, при необходимости детализировать изменения, выявленные рентгенографией, или провести исследование мягких тканей стопы.
Дополнительно могут быть назначены:
- плантография; ее применяют для определения плоскостопия; на специальном приборе, плантографе, делают отпечаток подошвы и на основании расчетов устанавливают наличие и степень поперечного и продольного плоскостопия;
- компьютерная подометрия; применяется для измерения ширины, длины и высоты свода и выявления степени деформации стопы.
При наличии сопутствующих и/или фоновых патологий назначаются соответствующие обследования, консультации узких специалистов, лабораторная диагностика.
Мнение врача
Приобретенная и врожденная деформация стопы одинаково опасны. Если не предпринимать никаких мер по их лечению, заболевание активно прогрессирует и провоцирует патологическое изменение всех плюснефаланговых суставов. Человека беспокоят сильные боли, и он с трудом подбирает обувь. Неправильное перераспределение нагрузки приводит к смещению всех костей стопы, нарушению осанки и развитию серьезных осложнений вплоть до инвалидизации. Исправить ситуацию может только правильно выбранное лечение. Оно позволяет достигнуть хорошего косметического результата и прекращения болей. Снижение риска рецидива возможно только при соблюдении всех рекомендаций врача в послеоперационный период.
Спортивный врач, травматолог-ортопед. Травматолог волейбольного клуба «Зенит»

Лечение вальгусной деформации стопы у взрослых
Варианты лечения вальгусной деформации зависят от стадии патологического процесса и интенсивности симптомов.
На раннем этапе развития остановить прогрессирование заболевания можно с помощью специальных ортопедических стелек и обуви. Дополнительно пациенту назначают массаж и физиотерапевтические процедуры.
Консервативное лечение вальгуса начальных стадий позволяет отсрочить операцию, а на последнем этапе развития заболевания хирургическое вмешательство становится необходимостью. Для лечения вальгусной деформации применяют современные оперативные методики.
- Z-образная остеотомия Scarf. Эта операция считается золотым стандартом лечения этой патологии. Х ходе оперативного вмешательства хирург меняет направление некоторых сухожилий и устраняет деформацию суставной капсулы.
- Операция McBride. Операция проводится на мягких тканях вальгусной стопы. Суть вмешательства в перемещении сухожилия на головку I плюсневой кости. Это позволяет восстановить нормальный мышечно-сухожильный баланс за счет сближения между собой кости плюсны.
- Артродез таранно-пяточного сустава. Операция заключается в сращении таранной и пяточной кости.
- Реконструкция переднего отдела ступни. Это открытое хирургическое вмешательство, назначаемое на запущенной стадии деформации стопы, при котором дополнительно происходит отклонение первого пальца. В этом случае хирург разрезает мягкие ткани, вправляет ось пальца и удаляет наросты.
Все перечисленные вмешательства позволяют восстановить внешнюю эстетичность конечностей и полную функциональность сустава. Выбор операции зависит от результатов диагностики.
Профилактика вальгусной деформации
В профилактических целях пациенту рекомендуется:
- соблюдение режима труда и отдыха при профессиональной деятельности, связанной с дополнительными нагрузками на ноги;
- ношение удобной обуви с высотой каблука менее 7 см, не давящей на ноги и изготовленной из натуральных материалов;
- регулярный осмотр у ортопеда для своевременного выявления плоскостопия;
- ношение ортопедических стелек по рекомендации врача.
Реабилитация
Весь реабилитационный период продолжается примерно 6 месяцев и делится на 3 этапа.
- Ранний палатный режим. В зависимости от проведенного вмешательства может продолжаться до десяти суток.
- Начальный восстановительный этап. Первые 1,5 месяца после выписки. Все это время пациент должен носить специальный ортрез и избегать физических нагрузок.
- Заключительный реабилитационный период. Пациенту назначают массаж и физиопроцедуры для ускорения процесса восстановления стопы.
По окончанию реабилитации пациент полностью возвращается к привычной жизни, может носить любимую обувь и заниматься спортом.
Источники
- Арслангереев Арсен Имамутдинович, Цындрина Алёна Владимировна КОМПЛЕКСНАЯ ТЕРАПИЯ ПРИ ВАЛЬГУСНОЙ ДЕФОРМАЦИИ СТОПЫ // Проблемы Науки. 2021. №7 (164).
- Лашковский В. В., Игнатовский М. И. Роль динамической педобарографии в оценке биомеханических характеристик стопы в норме и при ее плоско-вальгусной деформации // Журнал ГрГМУ. 2010. №2 (30).
- Лашковский В. В., Свиридёнок А. И., Игнатовский М. И., Белецкий А. В., Паук Иоланта Послеоперационная реабилитация пациентов с плоско-вальгусной деформацией стоп с использованием подошвенных ортезов // Журнал ГрГМУ. 2010. №4 (32).
- Троценко Александр Михайлович, Корольков Владимир Владимирович, Базаров Александр Васильевич Опыт хирургического лечения статической деформации переднего отдела стопы // Челябинский гуманитарий. 2009. №1 (7).
- Донской А. В. Лечение плоско-вальгусных деформаций стоп с вертикальным положением таранной кости // Медицинский вестник Северного Кавказа. 2009. №1.

Популярные вопросы
Если болезнь уже запущена, добиться полного исчезновения деформации нельзя. Главным фактором, обеспечивающим успешное лечение, является раннее выявление патологии.
Оптимальный вариант – жесткие каркасные ортопедические изделия. Спортсменам рекомендуется ношение бескаркасных стелек. В идеале они должны быть изготовлены индивидуально.
Последнее обновление: 08.08.2023 г.
Поделиться:


 Позвонить
Позвонить
 Записаться
Записаться



 Экстренная хирургия
Экстренная хирургия Экспертное онлайн мнение
Экспертное онлайн мнение Консультация хирурга
Консультация хирурга Амбулаторная хирургия
Амбулаторная хирургия Стационарная хирургия
Стационарная хирургия Малотравматичная хирургия
Малотравматичная хирургия Операционный блок
Операционный блок Стационар
Стационар